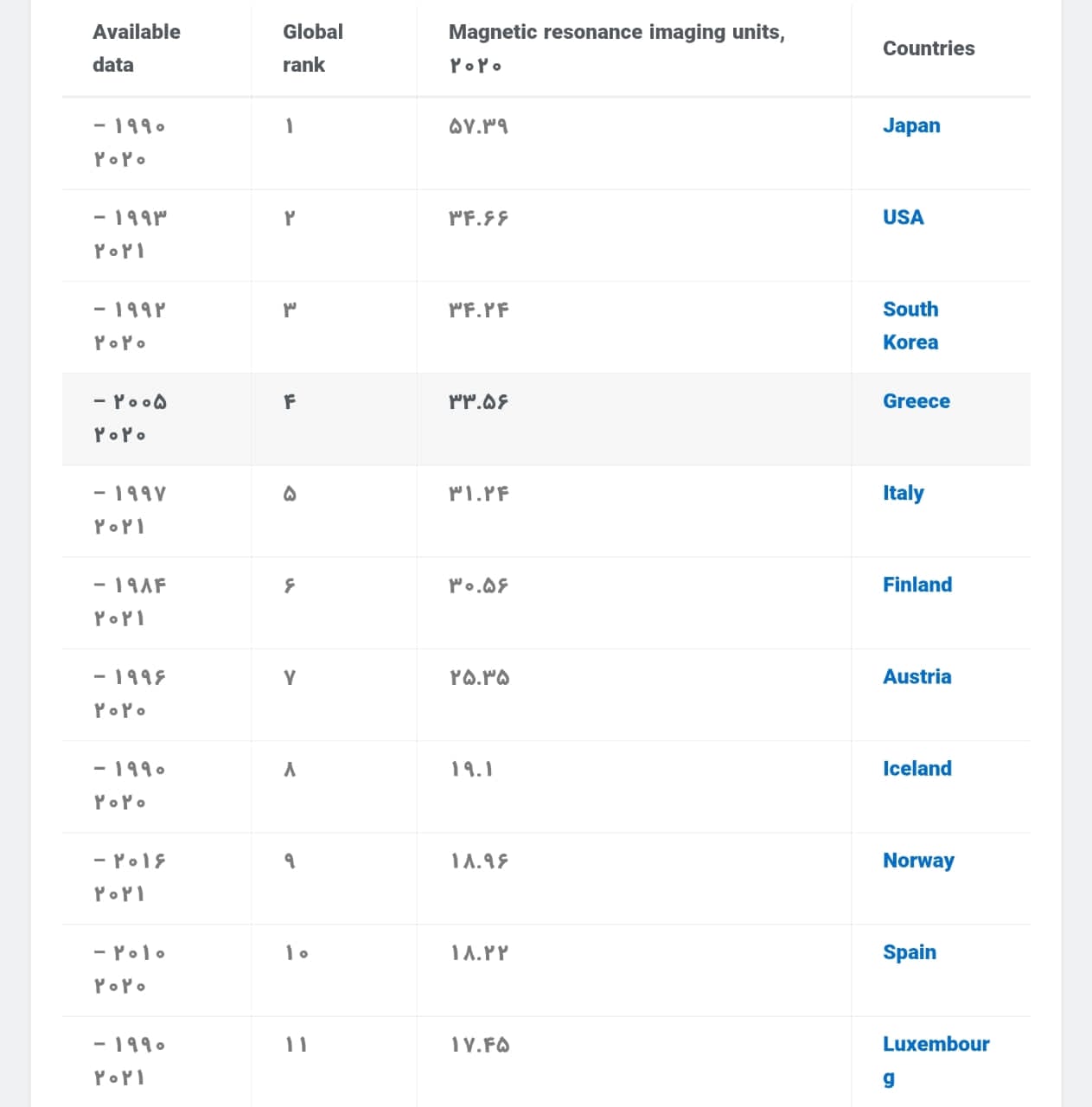
- طبق آمارهای جهانی، میانگین تعداد دستگاههای MRI به ازای هر یک میلیون نفر جمعیت حدود ۱۸ دستگاه است. این در حالی است که در ایران، این رقم به حدود ۴.۸ دستگاه میرسد؛ آماری که ایران را در مقایسه با سایر کشورها، در ردههای پایین بهرهمندی از زیرساختهای تصویربرداری پزشکی قرار میدهد.
با این حال، مسئله تنها به پایین بودن تعداد دستگاهها محدود نمیشود. یکی از چالشهای اساسی، عدم رعایت نظام سطحبندی مبتنی بر جمعیت و فاصله جغرافیایی در توزیع تجهیزات است. در بسیاری از مناطق کشور، از جمله کلانشهر بندرعباس، دسترسی به دستگاه MRI فعال وجود ندارد، در حالی که در برخی شهرهای کمجمعیت، تجهیزات مشابه در فاصلهای نزدیک به هم نصب شدهاند؛ امری که نهتنها توجیه اقتصادی ندارد، بلکه نشانهای از سیاستگذاری ناکارآمد است.
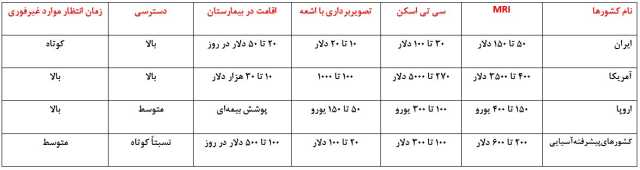
از سوی دیگر، نرخ پایین تعرفه خدمات تصویربرداری مانعی جدی برای حضور فعال بخش خصوصی در این حوزه است. در نتیجه، دستگاههای موجود تحت فشار کاری سنگین قرار گرفته و دچار فرسودگی زودرس میشوند. این روند، در کنار مشکلات ناشی از تحریمها در تأمین قطعات و خدمات پس از فروش، منجر به کاهش کیفیت خدمات شده است.
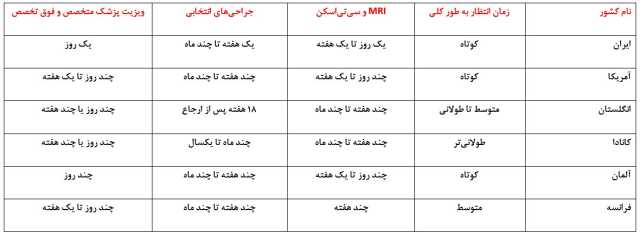
نکته نگرانکننده دیگر، افت فاصلهدار ایران از استانداردهای بینالمللی در حوزه تشخیص و درمان است. این عقبماندگی بهویژه در حوزههایی چون آزمایشگاهها، تصویربرداری، و حتی واکسیناسیون، بهروشنی قابل مشاهده است. بهعنوان نمونه، شیوههای نوین مایهکوبی و استخراج واکسن، که در کشورهای پیشرو تحول ایجاد کردهاند، در ایران هنوز با الگوهای ۳۵ سال پیش مقایسه میشوند و نشان از نوعی عقبگرد دارند.
تجربه برخی مناطق چین، از جمله ژنگژو، لو یانگ و سان منشیا، نیز قابل تأمل است. در این مناطق، تعداد دستگاههای MRI در سالهای اخیر به حدود ۶ تا ۸ دستگاه به ازای هر یک میلیون نفر رسیده است. این در حالی است که چین تا سال ۲۰۰۶ تنها ۲.۷ دستگاه به ازای هر یک میلیون نفر در اختیار داشت. با توجه به جمعیت ۱.۵ میلیارد نفری این کشور، همچنان با کمبود چشمگیری مواجه است، اما روند رشد آن نشان از یک سیاستگذاری منطقی و هدفمند دارد. به همین دلیل، بسیاری از شرکتهای بزرگ تولیدکننده تجهیزات پزشکی، از جمله زیمنس و سایر برندهای بینالمللی، پایگاههای تولید خود را در چین مستقر کردهاند.
در نقطه مقابل، رویکرد خودکفایی مطلق بدون توجه به صرفه اقتصادی، موجب هدررفت منابع شده است. تولید همهجانبه داخلی در تمامی بخشها، از تجهیزات پزشکی تا صنایع غیرمرتبط، بدون وجود زیرساخت بهرهور، نهتنها منجر به توسعه پایدار نمیشود، بلکه موجب اتلاف منابع، کاهش کیفیت و کند شدن روند پیشرفت میشود. خودکفایی واقعی، به معنای داشتن توان تصمیمگیری و تولید در حوزههای کلیدی با رویکرد تخصصگرایانه و عقلانیت اقتصادی است؛ نه تلاش برای تولید تمام اقلام از جمله اقلامی که صرفه وارداتی یا مزیت رقابتی ندارند.
از نگاه برخی منتقدان، اجرای نادرست طرح تحول سلامت، بدون خرید منطقی خدمات از بخش خصوصی، به تضعیف زیرساختهای درمانی، فرسایش ظرفیتهای موجود و شکنندگی سیستم سلامت کشور انجامیده است. ادامه این روند، به گفته کارشناسان، ممکن است منجر به پدیدهای به نام “پاشش اقتصاد درمان” شود؛ شرایطی که در آن، ساختار تأمین خدمات بهداشتی و درمانی، بهصورت تدریجی اما غیرقابل برگشت، دچار فروپاشی میشود.
در نهایت، اصلاح مسیر کنونی نیازمند بازنگری در اصول سیاستگذاری سلامت، اولویتبندی توزیع تجهیزات بر اساس آمایش جمعیتی و جغرافیایی، و پرهیز از رویکردهای دستوری و غیرتخصصی در تأمین منابع و خدمات است.
علیرضا چیذری، رئیس انجمن تأمین تجهیزات پزشکی